[Ka-Ki] I Putu Widhi Yuda Yadnya, Dr. Budhi Setiawan, dan Made Ratih Widiyanti
Kajian Klinis Diabetes Mellitus
Oleh I Putu Widhi Yuda Yadnya
Co-ass Fakultas kedokteran Justus Liebig Universität Giessen
Apa Sajakah Jenis-jenis Diabetes?
Diabetes Mellitus (DM) terdiri atas dua jenis utama, yaitu DM tipe 1 dan tipe 2. Jenis DM yang paling umum terjadi adalah DM tipe 2.
DM tipe 1 adalah gangguan metabolik yang disebabkan karena rusaknya fungsi pankreas. Kerusakan ini disebabkan karena antibodi penderita (autoantibodi) menghancurkan sel-sel penghasilkan insulin di pankreas, sehingga produksi insulin terganggu atau bahkan tidak ada insulin yang dapat diproduksi. Penderita DM tipe 1 membutuhkan suntikan insulin seumur hidup untuk mengontrol gula darah mereka. Jenis diabetes yang lainnya adalah diabetes gestasional yang disebabkan tingginya kadar gula darah atau hiperglikemia yang ditemukan pada saat kehamilan.
DM tipe 2 adalah gangguan metabolik yang ditandai dengan kadar gula darah yang tinggi akibat penurunan produksi insulin dalam tubuh, sehingga fungsinya tidak maksimal atau tubuh mulai menjadi kurang peka terhadap insulin. Proses ini dikenal dengan istilah resistansi insulin.
Jenis ini biasanya menyerang orang-orang berusia di atas 40 tahun, tetapi usia pengidapnya akhir-akhir ini cenderung semakin muda [1].
Hiperglikemia dapat diakibatkan oleh tingginya asupan energi berlebih secara terus menerus, resistensi reseptor terhadap insulin,dan pada tahap lanjut disertai dengan berkurangnya sekresi insulin karena adanya gangguan fungsi sel beta di pankreas. Bagi sebagian masyarakat, DM tipe 2 sudah menjadi penyakit yang semakin sering dijumpai di tengah masyarakat dengan gaya hidup modern.
Apa Penyebab dan Faktor Resiko untuk Diabetes Tipe 2?
Salah satu penyebab diabetes mellitus (DM) tipe 2 adalah faktor keturunan dan gaya hidup. Gaya hidup yang kurang baik bisa menyebabkan munculnya penyakit ini di usia yg relatif muda, seperti pola makan yang buruk dan kurangnya gerak tubuh atau olahraga. Sebagian besar penderita DM tipe 2 memiliki masalah kelebihan berat badan [2, 3].
Bertambahnya usia juga menjadi salah satu faktor resiko penyakit metabolik ini karena kurangnya gerak dan gaya hidup yg kurang sehat bertahun tahun.
Pada penderita DM tipe 2 bisa diamati sejak awal dengan timbulnya sindrom metabolik. Sindrom metabolik ini ditandai dengan beberapa gangguan regulasi sebagai berikut :
1. Resistensi terhadap insulin
2. Kelebihan berat badan (terutama lingkar perut)
3. Tingginya kadar kolesterol dan rendahnya kadar HDL dalam darah
4. Tekanan darah tinggi
Seberapa banyak kita temui diabetes mellitus?
Di Jerman sendiri saat ini 8,5 juta pasien terdiagnosis DM yang mendapatkan obat anti diabetes oral dan injeksi insulin. Sebagian besar, atau lebih dari 90% kasus adalah DM tipe 2. Kemungkinan masih ada 3-4 Juta orang yang belum terdiagnosis [4].
WHO memprediksi bahwa pada tahun 2025 jumlah penderita DM di seluruh dunia akan meningkat lebih dari 50% dari saat ini, 250 Juta, menjadi 380 juta. WHO menetapkan DM Tipe 2 sebagai ancaman global bagi kemanusiaan.
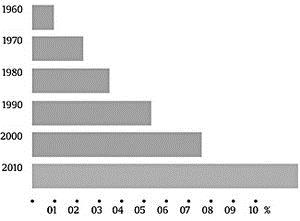
Keadaan di Jerman, jumlah pengidap DM dalam 50 tahun terakhir terus meningkat dan akan terus meningkat lebih cepat [5].
Bagaimana dengan Prevalensi DM tipe 2 di Indonesia ?
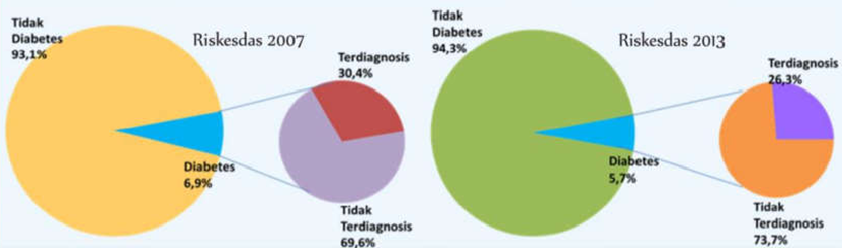
Riset Kesehatan Dasar (Riskesdas) tahun 2013 melakukan wawancara untuk mendapatkan proporsi DM pada usia 15 tahun ke atas, yaitu proporsi penduduk yang pernah didiagonis menderita kencing manis oleh dokter dan penduduk yang belum pernah didiagnosis menderita kencing manis oleh dokter, tetapi dalam 1 bulan terakhir mengalami gejala gejala DM tipe 2.
Riskesdas 2007 yang hanya memeriksa penduduk di perkotaan mendapatkan di antara responden yang diperiksa gula darahnya 5,7% menderita DM tipe 2. Dari yang terdeteksi tersebut hanya 26,3% yang telah terdiagnosis sebelumnya dan 73,7% tidak terdiagnosis sebelumnya. Sedangkan pada Riskesdas 2013, dari 6,9% penderita DM tipe 2 yang didapatkan, 30,4% yang telah terdiagnosis sebelumnya dan 69,6% tidak terdiagnosis sebelumnya. Meskipun terjadi peningkatan proporsi penderita DM tipe 2 yang terdiagnosis, namun proporsi yang tidak terdiagnosis sebelumnya masih besar [6].
Berikut distribusi penderita DM yang terdiagnosis dan belum terdiagnosis.
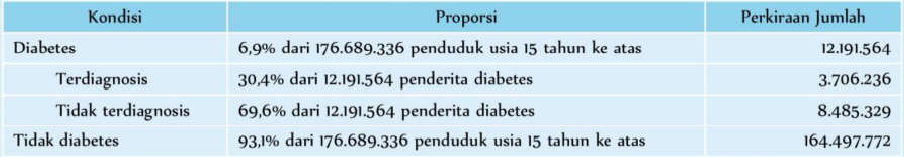
Dari proporsi di atas dapat dihitung jumlah absolutnya untuk tahun 2013 sebagai berikut:
Apa saja Gejala Diabetes Mellitus Tipe 2?
Gejala DM Tipe 2 dapat muncul setelah waktu yang lama, karena itu sering tidak terdeteksi selama bertahun-tahun. DM Tipe 2 juga dapat melemahkan sistem kekebalan tubuh, penderita diabetes lebih rentan terhadap penyakit menular, seperti tumbuhnya jamur pada kaki, penyakit kelamin serta infeksi saluran kemih [7, 8].
Bahkan penderita DM tipe 2 lebih mudah terkena penyakit influenza, gangguan peredaran darah pada kulit yang menyebabkan terganggunya proses penyembuhan luka. DM tipe 2 dapat ditandai dengan munculnya gejala yang disebabkan oleh kontrol gula darah yang buruk, misalnya :
1. Sering merasa lelah
2. Sering terkena penyakit infeksi
3. Sukarnya proses penyembuhan luka
4. Kulit kering disertai gatal
5. Sering haus
6. Sering buang air kecil
Siapapun yang memiliki gejala diatas, diharapkan segera mengecek kadar gula darahnya.
Komplikasi apa saja yang bisa disebabkan oleh DM Tipe 2?
Pada penderita DM yang tidak terkontrol, akan terjadi peningkatan kadar glukosa (gula) darah yang disebut hiperglikemia. Hiperglikemia yang berlangsung dalam waktu lama akan menyebabkan kerusakan serius pada sistem tubuh kita, terutama pada sistem saraf dan pembuluh darah.
DM Tipe 2 dapat menyebabkan berbagai macam komplikasi, akibat dari kerusakan pembuluh darah arteri besar (makroangiopathy) dan kecil (mikroangiopathy), serta kerusakan saraf.
Di bawah ini beberapa komplikasi yang disebabkan oleh DM tipe 2 [9]–[11] :
1. Serangan jantung
2. Stroke
3. Kerusakan retina
4. Kerusakan saraf (Neuropati)
5. Kerusakan ginjal
6. Kerusakan kaki karena rusaknya pembuluh darah.
7. Disfungsi seksual
8. Depresi
Apa saja pencegahan dan tata laksana yang diperlukan untuk menghadapi DM Tipe 2?
Cara-cara yang disarankan untuk mencegah DM 2 terutama adalah dengan pola hidup yang sehat, seperti memilih makanan sehat dan seimbang, olahraga secara teratur, dan menjaga berat badan dalam batas normal.
Penurunan berat badan juga berdampak pada perbaikan fungsi insulin, Jika penurunan berat badan sulit dilakukan, penderita DM tipe 2 di Jerman disarankan melakukan operasi pengecilan lambung [12, 13]
Terapi DM tipe 2 terdiri dari beberapa cara, baik melalui obat-obatan anti diabetes oral, injeksi insulin, maupun terapi berbasis inkretin (Incretin-based Therapies) yang merangsang produksi insulin di pankreas [14, 15].
Pemakaian obat anti diabetes oral bisa dikombinasi dengan injeksi insulin. Obat anti diabetes oral yang paling sering dipakai di Jerman untuk DM tipe 2 adalah Metformin dan golongan sulfonilurea, seperti Glibenklamid.
Selain pengobatan, yang harus diantisipasi oleh pasien DM adalah komplikasinya, seperti penyakit tekanan darah tinggi, stroke dan penyakit jantung. Oleh karena itu, untuk menurunkan resiko komplikasi tersebut diperlukan obat obatan lain, seperti [16-18]:
1. Anti hipertensi, untuk menjaga tekanan darah,
2. Aspirin untuk mencegah pembekuan darah, dan
3. Statin, untuk menurunkan kadar kolesterol.
Daftar Pustaka
[1] A. F. Pfeiffer and H. H. Klein, “Therapie des Diabetes mellitus Typ 2,” Dtsch. Ärztebl., pp. 69–82, 2014.
[2] L. Sjöström, A.-K. Lindroos, M. Peltonen, J. Torgerson, C. Bouchard, B. Carlsson, S. Dahlgren, B. Larsson, K. Narbro, C. D. Sjöström, and others, “Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery,” N. Engl. J. Med., vol. 351, no. 26, pp. 2683–2693, 2004.
[3] K. Steyn and A. Damasceno, “Lifestyle and Related Risk Factors for Chronic Diseases,” in Disease and Mortality in Sub-Saharan Africa, 2nd ed., D. T. Jamison, R. G. Feachem, M. W. Makgoba, E. R. Bos, F. K. Baingana, K. J. Hofman, and K. O. Rogo, Eds. Washington (DC): World Bank, 2006.
[4] C. Heidemann, Y. Du, and C. Scheidt-Nave, “Diabetes mellitus in Germany,” 2011.
[5] „Volkskrankheit Diabetes – Deutsches Zentrum für Diabetesforschung (DZD).“ [Online]. Available: https://www.dzd-ev.de/diabetes-die-krankheit/volkskrankheit-diabetes/index.html. [Accessed: 08-Apr-2016].
[6] Kemenkes, RI. (). Infodatin. Pusat Data dan Informasi Kementerian Kesehatan RI. Situasi dan analisis diabetes. Jakarta. 2013
[7] I. Alteras and E. Saryt, “Prevalence of pathogenic fungi in the toe-webs and toe-nails of diabetic patients,” Mycopathologia, vol. 67, no. 3, pp. 157–159, Jan. 1979.
[8] Forland M, Thomas V, and Shelokov A, “Urinary tract infections in patients with diabetes mellitus: Studies on antibody coating of bacteria,” JAMA, vol. 238, no. 18, pp. 1924–1926, Oct. 1977.
[9] U. P. D. S. Group, “Tight Blood Pressure Control and Risk of Macrovascular and Microvascular Complications in Type 2 Diabetes: UKPDS 38,” BMJ, vol. 317, no. 7160, pp. 703–713, 1998.
[10] „Typ-2-Diabetes: Folgekrankheiten“ Diabetes Ratgeber. [Online]. Available: http://www.diabetes-ratgeber.net/Diabetes-Typ-2/Typ-2-Diabetes-Folgekrankheiten-11704_5.html. [Accessed: 08-Apr-2016].
[11] I. M. Stratton, A. I. Adler, H. A. W. Neil, D. R. Matthews, S. E. Manley, C. A. Cull, D. Hadden, R. C. Turner, and R. R. Holman, “Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study,” BMJ, vol. 321, no. 7258, pp. 405–412, Aug. 2000.
[12] “Deutsche Diabetes Gesellschaft: Chirurgische Verfahren gegen Diabetes mellitus Typ 2: Magen-OP kann Stoffwechsel bei stark Übergewichtigen verbessern.” [Online]. Available: http://www.deutsche-diabetes-gesellschaft.de/presse/ddg-pressemeldungen/meldungen-detailansicht/article/chirurgische-verfahren-gegen-diabetes-mellitus-typ-2-magen-op-kann-stoffwechsel-bei-stark-uebergewi.html. [Accessed: 08-Apr-2016].
[13] “Universitätsklinikum Heidelberg: Magenoperation gegen Diabetes.” [Online]. Available: https://www.klinikum.uni-heidelberg.de/ShowSingleNews.176.0.html?&no_cache=1&tx_ttnews%5Btt_news%5D=6524. [Accessed: 08-Apr-2016].
[14] A. H. Stonehouse, T. Darsow, and D. G. Maggs, “Incretin-based therapies,” J. Diabetes, vol. 4, no. 1, pp. 55–67, Mar. 2012.
[15] J. J. Neumiller, “Incretin-Based Therapies,” Med. Clin. North Am., vol. 99, no. 1, pp. 107–129, Jan. 2015.
[16] “Effects of Combination Lipid Therapy in Type 2 Diabetes Mellitus,” N. Engl. J. Med., vol. 362, no. 17, pp. 1563–1574, Apr. 2010.
[17] M. McQueen, “Long-term fenofibrate therapy did not reduce major coronary events but may reduce total CVD events in type 2 diabetes mellitus,” ACP J Club, 2006.
[18] “Diabetes Typ 2 – gesundheitsinformation.de.” [Online]. Available: https://www.gesundheitsinformation.de/diabetes-typ-2.2486.de.html#!vorbeugung. [Accessed: 08-Apr-2016].
***
Peran nutrisi pada tata laksana penderita DM tipe 2
Oleh Dr. oec. troph. Budhi Setiawan, MD
Staf pengajar di Universitas Wijaya Kusuma Surabaya (Farmakologi). Menekuni bidang International Nutrition dan menerima gelar doktor (Dr. rer.nat.) dari Justus Liebig Universität Giessen pada tahun 2016.
Kombinasi pola makan yang sehat, aktifitas fisik dan obat obatan adalah komponen utama dalam tata laksana Diabetes Mellitus (DM) tipe 2. Karena sifat dari DM tipe 2 cenderung progresif, terapi nutrisi dan pola hidup aktif saja (tanpa disertai obat anti diabetes) umumnya tidak cukup efektif dalam mempertahankan kadar gula darah secara terus-menerus. Tetapi, setelah obat anti diabetes dimulai, terapi nutrisi menjadi komponen penting dari tata laksana keseluruhan [1]. Penelitian menunjukkan bukti bahwa tata laksana farmakologis, pola hidup aktif ditambah dengan perubahan pola diet pada penderita DM tipe 2 dapat mencegah progresifitas toleransi glukosa [2, 3]. Idealnya, setiap penderita DM tipe 2 harus dirujuk kepada ahli gizi profesional. Tetapi sayangnya kebanyakan dari mereka tidak mendapatkan pengetahuan secara terstruktur tentang pola diet khusus untuk penderita DM tipe 2. Pada tahun 1999, the institute of medicine (IOM) menerbitkan laporan bahwa medicine nutrition therapy (MNT) dapat memberikan perbaikan klinis serta menurunkan biaya pengobatan [4]. Adapun secara umum, tujuan terapi nutrisi bagi penderita DM tipe 2 adalah untuk memberikan pola makan yang sehat, memenuhi kebutuhan nutrisi secara individu, mempertahankan kenikmatan saat makan dan menyediakan sarana praktis dalam merencanakan makanan sehari hari [5].
Penurunan berat badan sangat dianjurkan bagi penderita DM tipe 2 karena kebanyakan dari mereka disertai kegemukan. Penurunan sebesar >5% pada berat badan dilaporkan dapat menurunkan hemoglobin A1c (HbA1c), kadar lemak darah dan tekanan darah pada penderita DM tipe 2 [6]. Untuk mendapatkan hasil yang diinginkan tersebut, dibutuhkan pembatasan jumlah kalori yang dimakan, olah raga teratur dan konsultasi rutin dengan profesional kesehatan. Konsumsi makanan rendah karbohidrat, rendah lemak, tinggi protein serta indeks glikemik rendah terbukti efektif untuk menurunkan resiko penyakit jantung dan pembuluh darah pada penderita DM tipe 2. Untuk pembatasan karbohidrat, lebih ditekankan pada jumlah yang dimakan daripada jenis karbohidrat [7]. Karena lemak juga dapat mempengaruhi kadar gula darah dan resiko kardiovaskuler, pembatasan konsumsi harian asam lemak tak jenuh baik rantai tunggal dan ganda umumnya direkomendasikan terhadap penderita DM tipe 2. Strategi ini dapat dipertimbangkan sebagai tata laksana secara umum diet pada penderita DM tipe 2 [8]. Studi terhadap pola makan vegetarian dan vegan rendah lemak pada penderita DM tipe 2 menunjukkan hasil yang tidak konsisten dalam mengontrol kadar glukosa darah atau menurunkan risiko kardiovaskuler, kecuali ketika kalori dibatasi dan terjadi penurunan berat badan [5]. Penyakit penyerta yang umum dijumpai pada DM tipe 2 adalah hiperlipidemia dan hipertensi. Oleh karena itu pemantauan parameter metabolik (misalnya gula darah, lemak darah, tekanan darah, berat badan, dan fungsi ginjal) dibutuhkan untuk memastikan hasil tata laksana yang baik [9].
Efek konsumsi kedelai yang difermentasi terhadap kadar gula darah dan insulin
Kedelai (Glycine max (L.) Merrill) telah lama menjadi sumber protein penting terutama di negara-negara Asia dengan konsumsi 9-30 g kedelai per hari tergantung variasi individu dan wilayah [10]. Selain protein, kedelai juga mengandung berbagai nutrisi dan komponen bioaktif termasuk senyawa isoflavonoid. Karena senyawa isoflavonoid memiliki kesamaan struktur dengan hormon estrogen yang dihasilkan oleh tubuh, senyawa ini juga menghasilkan efek seperti estrogen atau antiestrogen dengan ikatan yang lemah dengan reseptor estrogen. Efek ini dikenal dengan nama agonis atau kompetitif antagonis [11]. Senyawa isoflavonoid adalah phytoestrogen secara alamiah terdapat pada protein kedelai yang secara struktural dan fungsional mirip dengan hormon estradiol. Reseptor estrogen baik α dan β keduanya terdapat dalam sel pankreas β. Fungsi reseptor estrogen β memang masih belum diketahui dengan jelas, tetapi reseptor estrogen α berperan penting dalam regulasi biosintesis dan sekresi insulin serta kelangsungan hidup sel pankreas β. Pada DM tipe 2, estrogen dilaporkan bermanfaat untuk mencegah resistensi insulin, meningkatkan sekresi insulin dan massa sel β di pankreas [12]. Senyawa isoflavonoid pada kedelai seperti genistein dan daidzein mempunyai afinitas lemah terhadap reseptor estrogen α dan afinitas kuat terhadap estrogen reseptor β [13]. Senyawa tersebut diduga memiliki efek estrogenik dan antiestrogenik secara organ spesifik. Sebagai contoh, senyawa isoflavonoid dapat menghasilkan efek antiestrogen pada sel sel payudara dan endometrium, di lain pihak dapat menghasilkan efek estrogen pada sel sel lemak dan otot [14]. Sifat senyawa yang tersebut diatas dapat digolongkan sebagai senyawa selective estrogen receptor modulators (SERMs). Pada model hewan coba, konsumsi isoflavon dan protein kedelai juga dilaporkan dapat meringankan gejala gejala yang berkaitan dengan DM tipe 2, seperti resistensi insulin dan kadar gula darah dengan mekanisme yang belum dapat diketahui [15, 16].
Ada berbagai jenis kedelai yang difermentasi dengan bantuan berbagai mikroorganisme. Produk fermentasi kedelai adalah umum dijumpai terutama di negara-negara Asia seperti Korea , Cina , Jepang , Indonesia, dan Vietnam. Makanan kedelai yang difermentasi dari Korea misalnya chungkukjang, doenjang, kochujang , dan kecap sedangkan natto dan miso adalah versi Jepang dari chungkukjang dan doenjang. Cina juga memiliki berbagai produk kedelai yang difermentasi seperti doubanjiang, touchi, tauco , pasta kedelai, dan Dajiang [14]. Sedangkan tempe adalah makanan asli Indonesia yang terbuat dari kedelai hasil fermentasi jamur Rhizopus oligosporus. Fermentasi merupakan salah satu proses utama yang umum digunakan untuk kedelai. Fermentasi pada kedelai dapat mengubah komponen aktif (isoflavon dan peptida) yang dapat meningkatkan manfaat kedelai terhadap DM tipe 2. Selama proses fermentasi, isoflavon kedelai yang paling umum, 6-O-malonil glikosida dikonversi menjadi 6-O-asetil glikosida atau β-glikosida dengan proses pemanasan. Sedangkan isoflavon β-glikosida akan dilepas konjugasinya dengan gugus glukosa melalui ensim glikosidase β yang disekresi oleh mikroorganisme pada saat fermentasi [17]. Dari berbagai senyawa hasil pemecahan molekul yang lebih besar selama fermentasi, konversi asam amino dan oligopeptida dari protein kedelai memegang peran penting. Namun belum banyak studi yang meneliti perubahan secara kualitatif dan kuantitatif terutama terhadap oligopeptida yang diduga berkontribusi terhadap efek biologis. Bioaktif oligpeptida dalam kedelai hasil fermentasi adalah ranah penelitian dengan masa depan yang menjanjikan. Sebagai contoh, rasa gurih dari makanan kedelai yang difermentasi seperti misalnya kecap adalah hasil dari pelepasan oligopeptida dan asam amino yang berasal dari pencernaan fermentasi atau hidrolisis dalam kondisi asam [18]. Lunasin adalah contoh oligopeptida berasal dari kedelai yang memiliki 43 asam amino, dilaporkan memiliki banyak sifat aktif seperti anti kanker dan anti inflamasi [19, 20].
Beberapa hasil penelitian pada hewan coba mengenai efek konsumsi kedelai yang difermentasi terhadap kadar gula darah dan resistensi insulin telah dipublikasikan. Kwon et al. menunjukkan bahwa chungkukjang memperbaiki homeostasis glukosa dengan meningkatkan sensitivitas insulin di hati dan produksi insulin pada model hewan coba diabetes [21, 22]. Baik pemberian sekali atau jangka panjang ekstrak touchi menunjukkan efek anti hiperglikemik pada tikus melalui mekanisme hambatan pada ensim glikosidase α [23, 24]. Efek yang sama dari ekstrak touchi pada tikus dilaporkan oleh Kim et al. dimana terjadi penurunan kadar gula darah serta resistensi insulin [25]. Kedelai yang difermentasi oleh Bacillus subtilis dapat menurunkan kadar gula puasa, post prandial, HbA1C, serta meningkatkan kadar plasma insulin pada tikus [26]. Sedangkan data efek kedelai terfermentasi terhadap DM tipe 2 dari penelitian yang melibatkan manusia masih sangat terbatas. Pemberian natto bersama sayur sayuran pada relawan sehat dilaporkan dapat menurunkan kadar gula darah setelah makan serta memperbaiki respon insulin [27]. Konsumsi ekstrak touchi 0,3 gram selama 3 bulan pada penderita DM tipe 2 ringan dapat menurun kadar gula darah puasa dan HbA1C [24]. Penelitian Fujita dkk. tersebut tentang efek touchi memberikan konfirmasi terhadap studi yang dilakukan sebelumnya oleh Hiroyuki et al. [28]. Walaupun bukti masih terbatas, tetapi sampai saat ini, hasil beberapa penelitian mendukung bahwa kedelai dan komponen aktifnya (protein kedelai dan phytoestrogen) bermanfaat untuk menurunkan kadar glukosa darah dan resistensi insulin. Efektivitas kedelai dalam mengontrol kadar gula darah dan resistensi insulin dapat ditingkatkan dengan prose fermentasi. Penelitian lebih lanjut masih tetap diperlukan untuk memahami lebih jauh mekanisme yang terkait.
Daftar Pustaka
[1] S. E. Inzucchi, R. M. Bergenstal, J. B. Buse, M. Diamant, E. Ferrannini, M. Nauck, A. L. Peters, A. Tsapas, R. Wender, and D. R. Matthews, “Management of Hyperglycemia in Type 2 Diabetes: A Patient-Centered Approach Position Statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD),” Diabetes Care, vol. 35, no. 6, pp. 1364–1379, Jun. 2012.
[2] J. Tuomilehto, J. Lindström, J. G. Eriksson, T. T. Valle, H. Hämäläinen, P. Ilanne-Parikka, S. Keinänen-Kiukaanniemi, M. Laakso, A. Louheranta, M. Rastas, V. Salminen, M. Uusitupa, and Finnish Diabetes Prevention Study Group, “Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance,” N. Engl. J. Med., vol. 344, no. 18, pp. 1343–1350, May 2001.
[3] W. C. Knowler, E. Barrett-Connor, S. E. Fowler, R. F. Hamman, J. M. Lachin, E. A. Walker, D. M. Nathan, and Diabetes Prevention Program Research Group, “Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin,” N. Engl. J. Med., vol. 346, no. 6, pp. 393–403, Feb. 2002.
[4] Institute of Medicine (U.S.), Ed., The role of nutrition in maintaining health in the nation’s elderly: evaluating coverage of nutrition services for the Medicare population. Washington, DC: National Academy Press, 2000.
[5] A. B. Evert, J. L. Boucher, M. Cypress, S. A. Dunbar, M. J. Franz, E. J. Mayer-Davis, J. J. Neumiller, R. Nwankwo, C. L. Verdi, P. Urbanski, and W. S. Yancy, “Nutrition Therapy Recommendations for the Management of Adults With Diabetes,” Diabetes Care, vol. 37, no. Supplement 1, pp. S120–S143, Jan. 2014.
[6] M. J. Franz, J. L. Boucher, S. Rutten-Ramos, and J. J. VanWormer, “Lifestyle weight-loss intervention outcomes in overweight and obese adults with type 2 diabetes: a systematic review and meta-analysis of randomized clinical trials,” J. Acad. Nutr. Diet., vol. 115, no. 9, pp. 1447–1463, Sep. 2015.
[7] M. L. Vetter, A. Amaro, and S. Volger, “Nutritional management of type 2 diabetes mellitus and obesity and pharmacologic therapies to facilitate weight loss,” Postgrad. Med., vol. 126, no. 1, pp. 139–152, Jan. 2014.
[8] O. Ajala, P. English, and J. Pinkney, “Systematic review and meta-analysis of different dietary approaches to the management of type 2 diabetes,” Am. J. Clin. Nutr., vol. 97, no. 3, pp. 505–516, Mar. 2013.
[9] W. Karmally and J. S. Zimmerman, “Nutrition therapy for diabetes and lipid disorders,” Am. Diabetes Assoc. Guide Nutr. Ther. Diabetes, pp. 265–294, 2012.
[10] M. Messina, “Soy, soy phytoestrogens (isoflavones), and breast cancer,” Am. J. Clin. Nutr., vol. 70, no. 4, pp. 574–575, Oct. 1999.
[11] S. J. Bhathena and M. T. Velasquez, “Beneficial role of dietary phytoestrogens in obesity and diabetes,” Am. J. Clin. Nutr., vol. 76, no. 6, pp. 1191–1201, Dec. 2002.
[12] S. B. Choi, J. S. Jang, and S. Park, “Estrogen and exercise may enhance beta-cell function and mass via insulin receptor substrate 2 induction in ovariectomized diabetic rats,” Endocrinology, vol. 146, no. 11, pp. 4786–4794, Nov. 2005.
[13] G. G. Kuiper, J. G. Lemmen, B. Carlsson, J. C. Corton, S. H. Safe, P. T. van der Saag, B. van der Burg, and J. A. Gustafsson, “Interaction of estrogenic chemicals and phytoestrogens with estrogen receptor beta,” Endocrinology, vol. 139, no. 10, pp. 4252–4263, Oct. 1998.
[14] D. Y. Kwon, J. W. Daily, H. J. Kim, and S. Park, “Antidiabetic effects of fermented soybean products on type 2 diabetes,” Nutr. Res. N. Y. N, vol. 30, no. 1, pp. 1–13, Jan. 2010.
[15] O. Mezei, W. J. Banz, R. W. Steger, M. R. Peluso, T. A. Winters, and N. Shay, “Soy isoflavones exert antidiabetic and hypolipidemic effects through the PPAR pathways in obese Zucker rats and murine RAW 264.7 cells,” J. Nutr., vol. 133, no. 5, pp. 1238–1243, May 2003.
[16] K. Ishihara, S. Oyaizu, Y. Fukuchi, W. Mizunoya, K. Segawa, M. Takahashi, Y. Mita, Y. Fukuya, T. Fushiki, and K. Yasumoto, “A soybean peptide isolate diet promotes postprandial carbohydrate oxidation and energy expenditure in type II diabetic mice,” J. Nutr., vol. 133, no. 3, pp. 752–757, Mar. 2003.
[17] P. A. Murphy, T. Song, G. Buseman, K. Barua, G. R. Beecher, D. Trainer, and J. Holden, “Isoflavones in Retail and Institutional Soy Foods,” J. Agric. Food Chem., vol. 47, no. 7, pp. 2697–2704, Jul. 1999.
[18] M. D. Aaslyng, M. Martens, L. Poll, P. M. Nielsen, H. Flyge, and L. M. Larsen, “Chemical and Sensory Characterization of Hydrolyzed Vegetable Protein, a Savory Flavoring,” J. Agric. Food Chem., vol. 46, no. 2, pp. 481–489, Feb. 1998.
[19] J. H. Park, H. J. Jeong, and B. O. de Lumen, “In Vitro Digestibility of the Cancer-Preventive Soy Peptides Lunasin and BBI,” J. Agric. Food Chem., vol. 55, no. 26, pp. 10703–10706, Dec. 2007.
[20] E. G. de Mejia and V. P. Dia, “Lunasin and lunasin-like peptides inhibit inflammation through suppression of NF-κB pathway in the macrophage,” Peptides, vol. 30, no. 12, pp. 2388–2398, Dec. 2009.
[21] D. Y. Kwon, S. M. Hong, J. E. Lee, S. R. Sung, and S. Park, “Long-term consumption of fermented soybean-derived Chungkookjang attenuates hepatic insulin resistance in 90% pancreatectomized diabetic rats,” Horm. Metab. Res. Horm. Stoffwechselforschung Horm. Métabolisme, vol. 39, no. 10, pp. 752–757, Oct. 2007.
[22] D. Y. Kwon, J. S. Jang, S. M. Hong, J. E. Lee, S. R. Sung, H. R. Park, and S. Park, “Long-term consumption of fermented soybean-derived Chungkookjang enhances insulinotropic action unlike soybeans in 90% pancreatectomized diabetic rats,” Eur. J. Nutr., vol. 46, no. 1, pp. 44–52, Feb. 2007.
[23] H. Fujita and T. Yamagami, “Fermented soybean-derived Touchi-extract with anti-diabetic effect via alpha-glucosidase inhibitory action in a long-term administration study with KKAy mice,” Life Sci., vol. 70, no. 2, pp. 219–227, Nov. 2001.
[24] H. Fujita, T. Yamagami, and K. Ohshima, “Long-term ingestion of a fermented soybean-derived Touchi-extract with alpha-glucosidase inhibitory activity is safe and effective in humans with borderline and mild type-2 diabetes,” J. Nutr., vol. 131, no. 8, pp. 2105–2108, Aug. 2001.
[25] D.-J. Kim, Y.-J. Jeong, J.-H. Kwon, K.-D. Moon, H.-J. Kim, S.-M. Jeon, M.-K. Lee, Y. B. Park, and M.-S. Choi, “Beneficial effect of chungkukjang on regulating blood glucose and pancreatic beta-cell functions in C75BL/KsJ-db/db mice,” J. Med. Food, vol. 11, no. 2, pp. 215–223, Jun. 2008.
[26] H. Nam, H. Jung, S. Karuppasamy, Y. S. Park, Y. S. Cho, J. Y. Lee, S.-I. Seong, and J. G. Suh, “Anti-diabetic effect of the soybean extract fermented by Bacillus subtilis MORI in db/db mice,” Food Sci. Biotechnol., vol. 21, no. 6, pp. 1669–1676, Dec. 2012.
[27] A. Taniguchi, H. Yamanaka-Okumura, Y. Nishida, H. Yamamoto, Y. Taketani, and E. Takeda, “Natto and viscous vegetables in a Japanese style meal suppress postprandial glucose and insulin responses,” Asia Pac. J. Clin. Nutr., vol. 17, no. 4, pp. 663–668, 2008.
[28] F. Hiroyuki, Y. Tomohide, and O. Kazunori, “Efficacy and safety of Touchi extract, an alpha-glucosidase inhibitor derived from fermented soybeans, in non-insulin-dependent diabetic mellitus,” J. Nutr. Biochem., vol. 12, no. 6, pp. 351–356, Jun. 2001.
***
Kajian Ekonomi Diabetes Mellitus
Oleh Made Ratih Widiyanti BA.
Mahasiswa S2 jurusan bisnis dan ekonomi di Hochschule Darmstadt
Diabetes Mellitus (DM) merupakan penyakit dengan pengobatan yang cukup mahal. Hal ini dikarenakan penyakit DM dapat menyebabkan penyakit komplikasi-komplikasi lain, seperti penyakit jantung (stroke) dan paru-paru. Oleh karena itu pasien harus mempersiapkan diri untuk mengeluarkan biaya, tidak hanya untuk obat untuk DM sendiri, melainkan juga untuk biaya pengobatan komplikasi. Biaya yang harus dikeluarkan oleh pasien per 3 bulan menurut penelitian yang dilakukan oleh Artini (2011) di RSUD Kabupaten Sukoharjo adalah antara Rp. 102.847 sampai Rp. 450.694. Biaya ini tentunya tidak sedikit mengingat DM adalah penyakit yang tidak dapat disembuhkan dan harus dikontrol seumur hidup [1] .
Dengan kepemilikan asuransi kesehatan di Jerman, biaya pengobatan DM ditanggung oleh asuransi. Tidak hanya pengobatan wajib yang ditanggung, tetapi juga asuransi menanggung beberapa hal yang dibutuhkan oleh pasien selama persyaratan oleh pihak asuransi dan undang-undang terpenuhi, sebagai contoh alat tes gula darah, pompa insulin (untuk DM tipe 1; untuk pasien yang mengalami gejala hipoglikemi pada terapi manual) dan biaya perawatan kaki pada penderita dengan komplikasi kaki diabetik. Hal lain yang diperhatikan oleh asuransi adalah diagnosis dini di rumah sakit untuk pemegang asuransi diatas umur 35 tahun, serta konsultasi bagaimana menjalankan gaya hidup yang sehat [2-4].
Untuk pencegahan operasi amputasi kaki pada penderita diabetes, asuransi kesehatan harus mengeluarkan hampir 100 juta euro pada tahun 2011 untuk terapi kaki diabetes. Angka ini naik hingga 18,5 juta euro dibandingkan dengan tahun sebelumnya. Biaya total yang dikeluarkan tentu tidak sedikit. Tercatat pada tahun 2010, angka pengeluaran untuk pasien diabetes mencapai 640 juta euro per tahun untuk pengobatan DM tipe 2 dan hampir 100 juta euro per tahun untuk DM tipe 1 [5, 6].
Jerman menduduki urutan ke 5 di Commonwealth Funds Ranking sebagai salah satu negara yang memiliki sistem kesehatan terbaik di dunia [4]. Tahun 2016 pemerintahan Jerman mengalokasikan anggaran sebesar 14 juta Euro untuk jaminan kesehatan nasional [5]. Warga negara Jerman wajib mempunyai asuransi kesehatan, baik itu asuransi swasta atau asuransi milik negara. Tercatat 70 juta jiwa atau sekitar 90% penduduk di negara Jerman diasuransikan oleh asuransi kesehatan pemerintah. Saat ini terdapat 118 asuransi kesehatan pemerintah, dimana angka ini mengalami penurunan dibandingkan tahun 10 tahun yang lalu. [7-9]
Sebanyak 14,6% dari gaji adalah salah satu pendanaan asuransi kesehatan pemerintah di Jerman, dengan pembagian sebagai berikut: Iuran pekerja (7,3%) dan pemberi kerja (7,3%). Dana lain juga datang dari mahasiswa yang setiap bulan harus membayar sekitar 85 Euro. Sejak tahun 2009, Jerman memiliki Gesundheitsfonds, dimana semua iuran yang dibayarkan oleh pekerja atau pun pemberi kerja masuk ke “tempat” yang sama tanpa melihat mereka dijamin oleh asuransi kesehatan pemerintah yang mereka pilih. Tujuannya adalah semua pemegang asuransi dapat mendapatkan fasilitas yang sama, tanpa melihat gaji yang mereka punya atau iuran yang mereka berikan kepada pihak asuransi. Uang di Gesundheitsfonds akan berputar dalam artian ketika asuransi A memiliki lebih banyak pemegang asuransi yang sakit kronis, maka asuransi A akan lebih banyak mendapatkan dana dibandingkan asuransi B yang pemegang asuransinya rata-rata lebih sehat. Tujuan lain dari Gesundheitsfonds adalah menghindari persaingan antar asuransi. Semua berhak mendapatkan fasilitas yang sama ! [10, 11]
Defisit tentu saja masih dialami Jerman sampai saat ini. Berbagai macam faktor seperti perkembangan teknologi di bidang kesehatan, jumlah penduduk Jerman dengan usia produktif yang menurun dan perubahan politik mempengaruhi terus naiknya iuran untuk asuransi. Bahkan diperkirakan sampai dengan tahun 2020, per tahun iuran akan naik sekitar 0,2 – 0,3 % dikarenakan Gesundheitsfonds tidak dapat menutupi keseluruhan biaya pasien yang per orangnya juga selalu naik setiap tahunnya. [12]
Bagaimana dengan Indonesia? Tahun 2016 negara mengalokasikan anggaran kesehatan sebanyak 109 triliun rupiah, yang dikelola oleh Badan Penyelenggara Jaminan Sosial (BPJS). Pendanaan BPJS didapatkan juga dari iuran sebanyak 5% dari gaji, dengan pembagian pekerja 3% dan pemberi kerja 2% untuk penerima pekerja upah (PPU) negeri dan pekerja 4% dan pemberi kerja 1% untuk PPU swasta. Berbeda dengan asuransi kesehatan pemerintah di Jerman, di Indonesia ada pembagian hak kelas perawatan. Siapa yang dapat membayar lebih bisa mendapatkan hak yang lebih juga.
BPJS membantu menanggung penderita penyakit DM dengan tujuan mengurangi beban pasien. Hanya saja, BPJS hanya menanggung obat-obatan yang terdapat di daftar obat formularium nasional (fornas). Penggunaan obat diluar fornas hanya dapat dilakukan jika ada persetujuan dari komite medik atau direktur rumah sakit. Tidak hanya berusaha mengurangi beban biaya pasien, BPJS juga mengembangkan kegiatan prolanis (pengelolaan penyakit kronis) pada penderita penyakit DM dimana ini adalah salah satu upaya BPJS untuk mengedukasikan pola dan kualitas hidup yang baik. [13, 14]
Ketidakpuasan tentunya tidak dapat dihindari, baik bagi warga Jerman ataupun warga Indonesia dengan kebijakan jaminan kesehatan nasional di negara masing-masing. Untuk mereka yang merasa tidak puas biasanya akan „lari“ ke jaminan kesehatan swasta. Warga Jerman yang memilih memiliki asuransi kesehatan swasta sebagian besar memiliki alasan, karena iuran asuransi swasta bisa disesuaikan dengan kemampuan mereka, tetapi tentu saja iuran yang lebih rendah mempunyai jaminan yang berbeda dengan iuran yang lebih besar. Di asuransi swasta mereka bisa memilih „level“ penjaminan sesuai dengan yang mereka inginkan.
Setiap individu yang tinggal di Jerman diwajibkan untuk memiliki asuransi, tanpa melihat apakah asuransi tersebut milik swasta atau milik pemerintah. Ini berbeda dibandingkan dengan Indonesia, dimana setiap individu yang tinggal di Indonesia wajib menjadi peserta BPJS. Jika tidak puas dengan pelayanan standard yang diberikan BPJS, maka masyarakat mempunyai pilihan untuk memiliki asuransi swasta tambahan. Tahun 2015 tercatat terdapat 9 perusahaan asuransi swasta yang bekerja sama dengan BPJS menjalankan coordination of benefit (COB). Mempunyai asuransi ganda seperti ini sayangnya hanya dapat dimiliki oleh individu yang pendapatannya lebih dari cukup. [15]
Sistem pelayanan yang masih kurang, seperti kurang cepatnya penanganan pasien dan sistem birokrasi yang rumit masih menjadi tugas perbaikan yang penting untuk BPJS. Iuran BPJS pun diperkirakan akan terus naik per tahunnya, hal ini akan memberatkan masyarakat yang kurang mampu.
Terlepas dari itu semua, BPJS merupakan kemajuan untuk Indonesiadalam hal jaminan kesehatan nasional yang tentunya harus diapresiasi. Tema kesehatan adalah tema yang sangat penting untuk kesejahteraan masyarakat suatu negara, oleh karena itu baik kiranya jika bidang kesehatan terus dimajukan dan diproritaskan. Pemerintah harus memberikan kepercayaan kepada publik bahwa layanan yang diberikan akan terus membaik, sehingga masyarakat pun dapat disiplin untuk bekerja sama dalam membayar iuran BPJS. Masyarakat juga sebaiknya memberikan perhatian lebih untuk hal kesehatan. Tidak dengan alasan sekarang sedang dalam keadaan sehat, maka tidak mempedulikannya dengan tidak memiliki asuransi dan tidak segera mendaftarkan diri ke BPJS. Ketika orang sudah menderita penyakit kronis, seperti diabetes, barulah menyesal tidak memiliki jaminan kesehatan.
Jadi pilih mana sekarang, arisan atau bayar iuran BPJS tiap bulan?
Daftar Pustaka
[1] K. S. A. S.Farm and D. Prof. Dr. Achmad Fudholi, “Analisis Biaya Terapi Obat Antidiabetik Kombinasi dan Kualitas Hidup Pasien Diabetes Mellitus Rawat Jalan Di RSUD Kabupaten Sukoharjo,” Universitas Gadjah Mada, 2011.
[2] “Diabetes-Hilfsmittel – Was zahlen die Krankenkassen? • diabetes-online.” [Online]. Available: http://www.diabetes-online.de/a/1688294. [Accessed: 08-Apr-2016].
[3] Beta I. gemeinnützige GmbH, “betanet – Diabetes > Hilfsmittel – Soziales & Recht,” betanet – Diabetes > Hilfsmittel – Soziales & Recht. [Online]. Available: http://www.betanet.de/betanet/soziales_recht/Diabetes—Hilfsmittel-407.html. [Accessed: 08-Apr-2016].
[4] “Soziale Aspekte bei Diabetes.” [Online]. Available: https://www.diabetesinformationsdienst-muenchen.de/leben-mit-diabetes/soziales/index.html#c56218. [Accessed: 08-Apr-2016].
[5] GKV-Spitzenverband, “Ganz normal für die gesetzlichen Kassen: Gut eingestellt auf Diabetiker – GKV-Spitzenverband.” [Online]. Available: https://www.gkv-spitzenverband.de/presse/pressemitteilungen_und_statements/pressemitteilung_8896.jsp. [Accessed: 08-Apr-2016].
[6] “Ratgeber Recht: Das steht Diabetikern von der Krankenkasse zu – FOCUS Online.” [Online]. Available: http://www.focus.de/gesundheit/ratgeber/diabetes/dasmagazin/ratgeber-recht-das-steht-diabetikern-von-der-krankenkasse-zu_id_5083648.html. [Accessed: 08-Apr-2016].
[7] G. reporters, “Which country has the world’s best healthcare system?,” the Guardian, 09-Feb-2016. [Online]. Available: http://www.theguardian.com/society/2016/feb/09/which-country-has-worlds-best-healthcare-system-this-is-the-nhs. [Accessed: 08-Apr-2016].
[8] „https://www.bundeshaushalt-info.de/#/2016/soll/ausgaben/einzelplan/15.html – Google Search.” [Online]. Available: https://www.google.de/search?q=-%09https://www.bundeshaushalt-info.de/%23/2016/soll/ausgaben/einzelplan/15.html&ie=utf-8&oe=utf-8&gws_rd=cr&ei=L68HV9CqFMahsgGippGICQ. [Accessed: 08-Apr-2016].
[9] Anzahl der Mitglieder und Versicherten in der GKV und PKV bis 2015 | Statistik, Statista. [Online]. Available: http://de.statista.com/statistik/daten/studie/155823/umfrage/gkv-pkv-mitglieder-und-versichertenzahl-im-vergleich/. [Accessed: 08-Apr-2016].
[10] BMG, “Finanzierungsgrundlagen der gesetzlichen Krankenversicherung.” [Online]. Available: http://www.bmg.bund.de/themen/krankenversicherung/finanzierung/finanzierungsgrundlagen-der-gesetzlichen-krankenversicherung.html. [Accessed: 08-Apr-2016].
[11] BMG, “Gesundheitsfonds.” [Online]. Available: http://www.bmg.bund.de/themen/krankenversicherung/finanzierung/gesundheitsfonds.html. [Accessed: 08-Apr-2016].
[12] “Gesetzliche Krankenversicherung: Milliardendefizit bei den Krankenkassen.” [Online]. Available: http://www.wiwo.de/unternehmen/versicherer/gesetzliche-krankenversicherung-milliardendefizit-bei-den-krankenkassen-/13064264.html. [Accessed: 08-Apr-2016].
[13] “Obat Diabetes Yang Ditanggung BPJS – Pasien Sehat.” [Online]. Available: http://www.pasiensehat.com/2015/08/obat-diabetes-yang-ditanggung-bpjs.html. [Accessed: 08-Apr-2016].
[14] “BPJS KESEHATAN.” [Online]. Available: http://bpjs-kesehatan.go.id/bpjs/index.php/arsip/categories/Mjg/siaran-pers. [Accessed: 08-Apr-2016].
[15] H. 11 M. 2016, “Baru 9 Asuransi Swasta Jalankan COB BPJS,” BPJS Online, 07-Oct-2015.